Como neurocirurgião, vejo diariamente o impacto da Hipertensão Intracraniana Idiopática (HII) na visão, na dor e na qualidade de vida. Setembro é um convite para informar, identificar sinais precoces e encaminhar corretamente — passos que salvam visão e reduzem sequelas. Desde 2009, organizações internacionais promovem setembro como o mês de conscientização da HII, mobilizando pacientes, familiares e profissionais de saúde.
O que é a HII — e por que importa?
A HII (ou “pseudotumor cerebral”) é definida por pressão elevada do líquor sem lesão estrutural que a explique, após exclusão rigorosa de causas secundárias (como trombose venosa cerebral). Critérios diagnósticos atualizados enfatizam a presença de papiledema e a confirmação por punção lombar com pressão de abertura elevada, sempre após neuroimagem adequada.
Quem tem maior risco?
A doença é mais comum em mulheres em idade fértil, frequentemente associada a sobrepeso/obesidade ou ganho ponderal recente. Medicamentos (p. ex., tetraciclinas e derivados de vitamina A) podem precipitar o quadro. As Diretrizes de consenso reforçam três pilares do manejo: tratar a doença de base, proteger a visão e minimizar a morbidade da cefaleia.
Sinais de alerta que pedem avaliação
- Cefaleia diária/progressiva, piora ao deitar.
- Fenômenos visuais: visão borrada, “apagões” transitórios, diplopia por paresia do VI nervo.
- Zumbido pulsátil.
- Papiledema no exame de fundo de olho (pode ser silencioso no início).
A presença desses sinais justifica investigação com RM + venografia e, em seguida, punção lombar para medida da pressão de abertura e análise do LCR.
Tratamento: o que funciona
Mudança de estilo de vida é a base. Em pacientes com obesidade, a perda ponderal consistente melhora pressão e papiledema; em casos selecionados, cirurgia bariátrica reduziu de modo sustentado a pressão intracraniana e favoreceu remissão da doença.
No tratamento medicamentoso, a acetazolamida segue como primeira linha para reduzir a produção de líquor e preservar função visual; ensaio clínico multicêntrico demonstrou benefício, sobretudo quando associada a dieta hipossódica e estratégia de perda de peso. Topiramato pode auxiliar quando há enxaqueca e necessidade de perda ponderal.
Quando o neurocirurgião entra em cena
Há cenários em que a ameaça à visão ou a falha/intolerância ao tratamento clínico exigem abordagem intervencionista:
- Fenestração da bainha do nervo óptico (FBNO): indicada quando o dano visual é predominante; alivia o papiledema localmente e protege a visão.
- Derivação de LCR (ventrículo-peritoneal ou lombo-peritoneal): reduz a pressão intracraniana de forma sistêmica, melhorando cefaléia e edema de papila; requer seguimento por risco de disfunção do sistema ao longo do tempo.
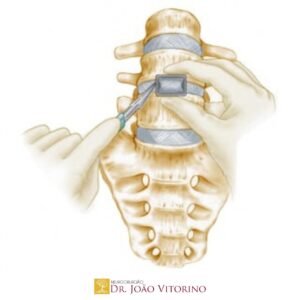
- Stent de seio venoso: opção minimamente invasiva para casos com estenose significativa e gradiente pressórico transestenótico; estudos observacionais e meta-análises mostram melhora de tinnitus, papiledema e visão, embora persistam taxas de falha/recorrência e necessidade de reintervenção em uma fração dos pacientes — seleção criteriosa é essencial.
Mensagem para setembro — e para o ano todo
HII tem tratamento e, quando reconhecida a tempo, a visão pode ser preservada. Em setembro, reforçamos: note os sintomas, procure avaliação especializada (neurologia, neuro-oftalmologia e neurocirurgia) e siga um plano estruturado que una perda de peso, terapia medicamentosa e, quando indicado, intervenção. Informação salva campo visual.
Referências
- Friedman DI, et al. Revised diagnostic criteria for the pseudotumor cerebri syndrome. Neurology. 2013.
- Mollan SP, et al. Idiopathic intracranial hypertension: consensus guidelines on management. J Neurol Neurosurg Psychiatry. 2018.
- Wall M, et al. Effect of acetazolamide on visual function in IIH (IIHTT). JAMA. 2014.
- Mollan SP, et al. Bariatric surgery vs community weight management in IIH: RCT. JAMA Neurology. 2021.
- Azzam AY, et al. Venous sinus stenting for IIH: systematic review/meta-analysis. J Neurol Sci. 2024.
- Intracranial Hypertension Research Foundation & parceiros. IH/IIH Awareness Month designated in September. 2009–2025.