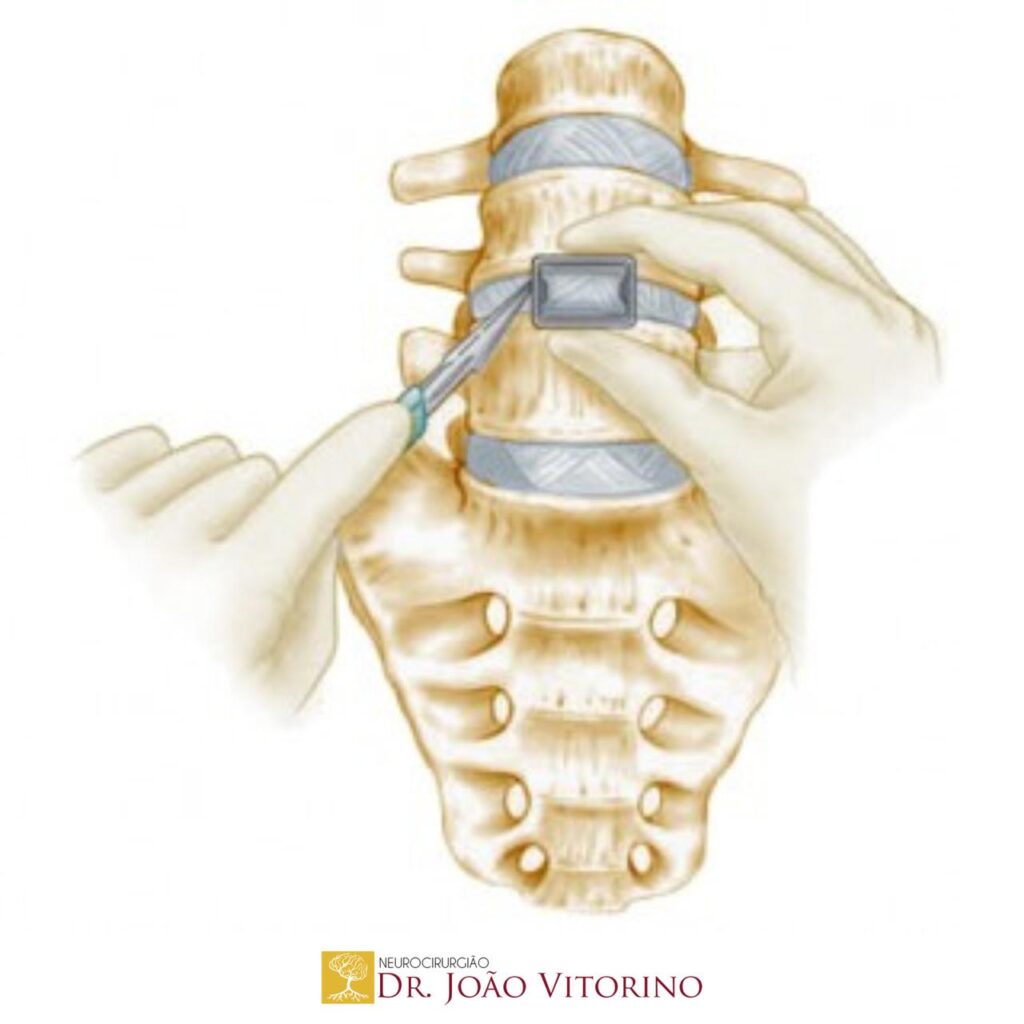
A ALIF (Anterior Lumbar Interbody Fusion – artrodese lombar por via anterior) é uma técnica de fusão em que acessamos o disco pela frente do abdome (geralmente por via retroperitoneal), removemos o disco degenerado e colocamos um implante (“cage”) com enxerto ósseo para promover a consolidação entre as vértebras.
O grande diferencial da ALIF é permitir acesso direto e amplo ao espaço discal, uso de implantes maiores (com melhor restauração de altura) e correção de lordose com menor agressão à musculatura posterior.
Quando o assunto é doença degenerativa do disco, a pergunta mais importante não é “qual técnica é melhor”, e sim: o disco é realmente a principal fonte de dor e disfunção? A ALIF funciona muito bem em pacientes bem selecionados — e decepciona quando a dor tem outro gerador (faceta, sacroilíaca, dor miofascial, sensibilização central etc.).
1) O que chamamos de DDD “cirúrgica”
A DDD é extremamente comum em exames de imagem e nem sempre causa sintomas relevantes. Consideramos “DDD cirúrgica” quando existe:
- dor lombar crônica incapacitante (muitas vezes mecânica), com impacto funcional;
- falha de tratamento conservador estruturado;
- correlação clínico-radiológica (alterações degenerativas coerentes com o nível sintomático);
- exclusão razoável de outras fontes dominantes de dor.
Na prática, a indicação de fusão para DDD deve ser criteriosa e individualizada.
2) Principais indicações de ALIF em DDD
A) Dor discogênica refratária (com nível bem definido)
Indicação clássica: paciente com dor lombar crônica atribuída ao disco (ex.: colapso discal, alterações degenerativas, Modic em alguns cenários), que não melhora após abordagem conservadora adequada.
A ALIF é especialmente considerada quando a meta é estabilizar o segmento e eliminar o movimento doloroso do disco degenerado.
B) Perda de altura discal com impacto foraminal (radiculopatia por “fechamento” do forame)
Quando o disco “abaixa”, o forame pode reduzir e comprimir a raiz — gerando dor ciática/parestesias.
A ALIF pode atuar como descompressão indireta: ao restaurar a altura do disco, ela reabre o forame e melhora sintomas radiculares em casos selecionados.
C) Necessidade de restauração de alinhamento (lordose) no nível baixo (L4–L5 / L5–S1)
Em DDD de lombo-sacro, sobretudo em L5–S1, a ALIF é uma técnica muito eficiente para:
- restaurar altura discal,
- recuperar lordose segmentar,
- melhorar equilíbrio sagital em casos selecionados.
D) DDD em nível único (principalmente L5–S1) com objetivo de evitar agressão posterior
Quando a intenção é minimizar trauma muscular posterior e o alvo é claro, a ALIF pode ser uma alternativa atraente ao TLIF/PLIF, principalmente em níveis baixos e em pacientes com anatomia favorável.
E) Situações em que a ALIF entra como parte de uma estratégia “360°” (circunferencial)
Em alguns cenários de DDD (ex.: instabilidade, risco de pseudoartrose, necessidade de maior rigidez), a ALIF pode ser combinada a fixação posterior com parafusos pediculares para aumentar estabilidade e taxa de fusão.
3) Em quais níveis a ALIF é mais usada para DDD?
- L5–S1 é o “território clássico” da ALIF: acesso geralmente mais direto e bom potencial de restauração de altura/lordose.
- L4–L5 também é possível e frequente, porém costuma exigir análise anatômica vascular mais cuidadosa.
- Níveis mais altos (L3–L4, L2–L3) tendem a ser mais seletivos por questões anatômicas e risco.
4) Critérios de seleção do paciente (o que eu avalio antes de indicar ALIF)
1) Critérios clínicos
- Dor e incapacidade persistentes apesar de tratamento não cirúrgico consistente.
- Padrão de dor compatível com origem discal/segmentar.
- Ausência de bandeiras vermelhas e de diagnóstico alternativo dominante.
2) Critérios de imagem e estabilidade
- RM para caracterizar degeneração discal, compressões e estado dos discos adjacentes.
- Radiografias em pé e dinâmicas (flexão/extensão) para avaliar instabilidade.
- TC pode ajudar a definir anatomia óssea, placas terminais e planejamento.
- Avaliação de densidade mineral óssea (DEXA) é relevante em grupos de risco (osteopenia/osteoporose muda a estratégia de fixação e risco de falha).
3) “O fator decisivo” da via anterior: anatomia e histórico abdominal
- Anatomia vascular (bifurcação ilíaca, posição da veia ilíaca, calcificações).
- IMC, comorbidades e risco trombótico.
- Cirurgias abdominais prévias, infecção, radioterapia, aderências.
- Necessidade e disponibilidade de cirurgião de acesso/vascular, conforme a prática local.
5) Quando não é uma boa indicação (contraindicações e situações de alto risco)
A ALIF deve ser evitada ou cuidadosamente ponderada em:
- anatomia vascular desfavorável importante;
- doença aterosclerótica/vasculopatia relevante no trajeto;
- múltiplas cirurgias abdominais com aderências extensas (dependendo do caso);
- infecção ativa;
- osteoporose descompensada sem otimização;
- quando há necessidade clara de descompressão posterior direta (por exemplo, estenose central importante que não será resolvida por descompressão indireta).
6) O que a literatura sugere sobre resultados em DDD
Melhora clínica
Séries contemporâneas e estudos de coorte mostram melhora significativa de dor e incapacidade em DDD bem selecionada após ALIF, inclusive em estratégias stand-alone com instrumentação anterior em alguns perfis.
Comparações com técnicas posteriores
Comparações de longo prazo entre ALIF e TLIF sugerem resultados clínicos globais semelhantes em muitos cenários, com possíveis diferenças em parâmetros radiográficos (altura discal/lordose). Meta-análises recentes reforçam eficácia comparável, mas lembram que o perfil de complicações pode ser diferente, especialmente por riscos específicos do acesso anterior.
7) Complicações relevantes (e por que elas pesam na decisão)
A ALIF tem um conjunto de riscos “próprios” do acesso anterior, e isso entra no cálculo de indicação:
- Lesões vasculares (veias ilíacas, grandes vasos) e complicações relacionadas à exposição.
- Complicações viscerais (mais raras, mas descritas).
- Ejaculação retrógrada em homens (lesão/irritação do plexo simpático): risco varia com técnica de acesso, nível e fatores associados; é tema obrigatório no consentimento informado — especialmente em homens com desejo reprodutivo.
- Em alguns contextos, uso de certos enxertos/biomateriais foi associado a maior risco de ejaculação retrógrada em estudos observacionais.
- Complicações neurológicas periféricas são menos comuns em DDD do que em cenários complexos, mas existem.
Em resumo: DDD pode ser uma boa indicação para ALIF, mas o benefício precisa superar com folga esses riscos — e isso depende de seleção e planejamento.
8) Como eu “fecho” a indicação com o paciente (em termos práticos)
Eu costumo estruturar a decisão assim:
- Confirmar o alvo: o nível degenerado explica os sintomas?
- Confirmar a falha do conservador: houve tentativa real e bem conduzida?
- Definir o objetivo cirúrgico: dor discogênica? restauração de altura/lordose? descompressão indireta foraminal?
- Checar viabilidade/anatomia da via anterior: risco vascular/abdominal aceitável?
- Escolher estratégia de estabilidade: ALIF stand-alone vs ALIF + fixação posterior.
- Consentimento robusto: discutir riscos específicos do acesso anterior, especialmente os vasculares e a possibilidade de ejaculação retrógrada.
Conclusão
A ALIF é particularmente indicada em DDD quando o paciente tem dor discogênica refratária, muitas vezes em L5–S1 / L4–L5, com necessidade de restaurar altura discal e lordose e/ou tratar radiculopatia por fechamento foraminal por descompressão indireta — desde que a anatomia e os riscos do acesso anterior sejam favoráveis.
É uma técnica poderosa, mas “vence” o caso na seleção: DDD na imagem não é, por si só, indicação de ALIF.
Referências:
- Barber SM, et al. Anterior lumbar interbody fusion: patient selection and workup. Journal of Spine Surgery (PMC). 2024.
- (AMEGroups/JSS) The modern application of anterior lumbar interbody fusion (ALIF): indications and contraindications. PDF. 2025.
- Alhaug OK, et al. Long-term comparison of anterior (ALIF) versus transforaminal (TLIF) lumbar interbody fusion: a propensity score-matched register-based study. European Spine Journal. 2024.
- Onishi FJ, et al. ALIF vs. posterior fusion for lumbar degenerative disease: comparable efficacy but elevated risk of severe complications — a systematic review and meta-analysis. European Spine Journal. 2025;34(9):4010–4023.
- Scott-Young M, et al. Efficacy of stand-alone ALIF with PEEK cages, structural allograft and rhBMP-2 for discogenic low back pain due to degenerative disc disease: prospective series. 2024.
- Rajaraman V, et al. Visceral and vascular complications resulting from anterior lumbar interbody fusion. Journal of Neurosurgery. 1999;91(1 Suppl):60–64.
- Garg J, et al. Vascular complications of exposure for anterior lumbar interbody fusion. Journal of Vascular Surgery. 2010.
- Sasso RC, et al. Retrograde ejaculation after anterior lumbar interbody fusion: transperitoneal versus retroperitoneal exposure. Spine. 2003.
- Comer GC, et al. Retrograde ejaculation after anterior lumbar interbody fusion (associação com rhBMP-2 em estudos observacionais). 2012.
- Dennier T, et al. Sexual dysfunction and retrograde ejaculation after ALIF. 2025.