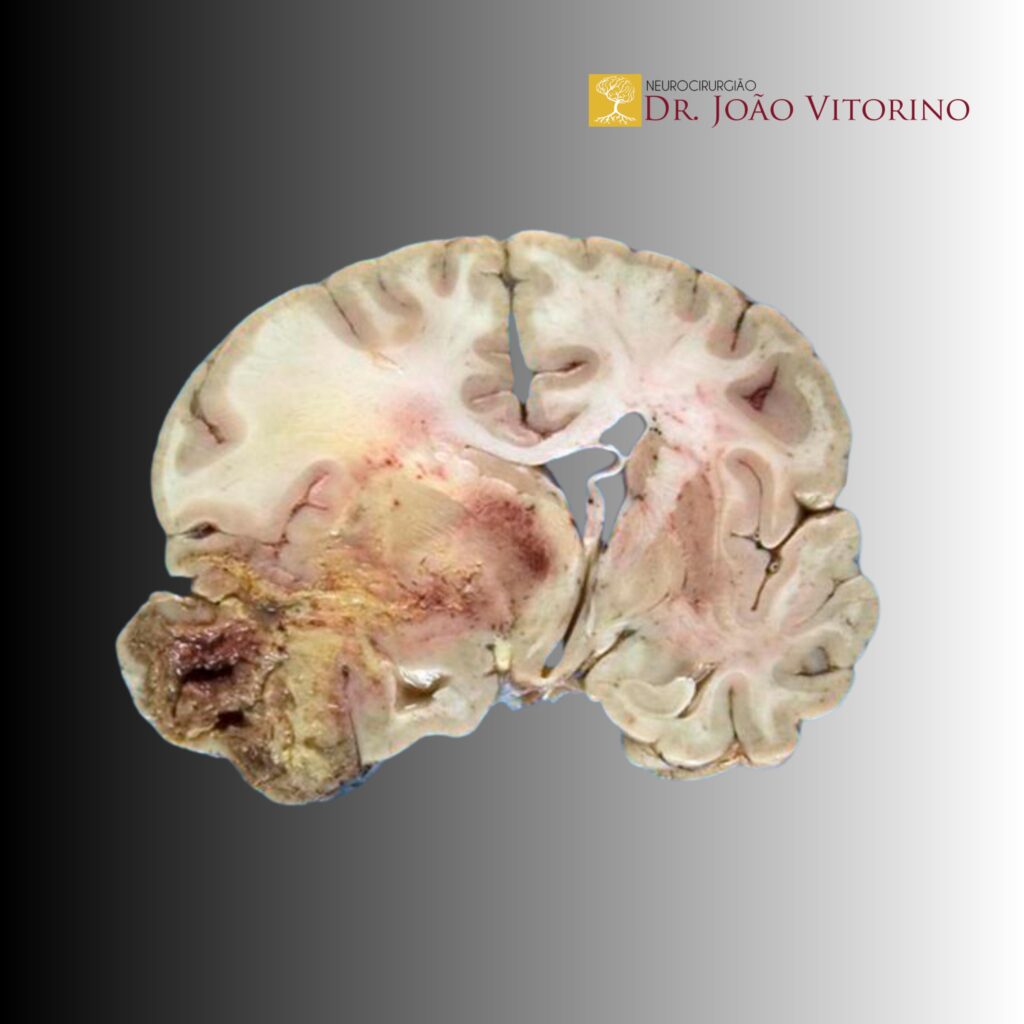
No glioblastoma IDH-wildtype, a cirurgia raramente “cura” — mas ela define o ponto de partida do tratamento oncológico. Em um tumor tão infiltrativo, o objetivo cirúrgico é duplo: reduzir ao máximo a carga tumoral e preservar função neurológica. Nos últimos anos, esse debate evoluiu além do “quanto do realce eu tirei?” para uma pergunta mais sofisticada:
vale a pena ir além do tumor que realça, removendo também parte do tumor não realçante (T2/FLAIR) — a chamada ressecção supratotal/supramaximal — e isso melhora a sobrevida?
A resposta curta é: há evidência crescente de associação com melhor sobrevida em pacientes selecionados, mas ainda com limitações importantes (principalmente por se basear majoritariamente em estudos retrospectivos).
1) Primeiro, alinhando conceitos: o que é “supratotal” em glioblastoma?
Na prática clínica e nos estudos, o termo aparece com nomes próximos: supratotal, supramaximal, supramarginal, “FLAIRectomy”. A ideia comum é:
- Ressecção total (GTR): remoção completa do tumor contrastante na ressonância (realce em T1 pós-contraste), sem lesão residual visível.
- Ressecção supratotal/supramaximal (SupTR): além de remover todo o realce, o cirurgião remove também parte do componente não contrastante (T2/FLAIR), que frequentemente corresponde a infiltração tumoral, edema e microdoença.
Esse conceito ganhou mais rigor com propostas de classificação padronizada, como as categorias RANO para extensão de ressecção, que tentam reduzir a “confusão de linguagem” entre estudos e centros.
2) Por que ir além do realce pode fazer sentido biológico?
O glioblastoma é um tumor heterogêneo e infiltrativo. O realce em T1 representa, muitas vezes, a região de maior quebra de barreira hematoencefálica (núcleo tumoral mais agressivo). Mas as células tumorais não “param” na borda do realce.
O T2/FLAIR pode conter:
- células infiltrativas viáveis,
- regiões com maior densidade tumoral microscópica,
- e áreas que se comportam como “margem oncológica” potencial.
Daí o racional: se eu consigo retirar, com segurança, uma porção adicional desse território infiltrado, posso reduzir “sementes” de recorrência local e aumentar o tempo até progressão — e, em alguns subgrupos, melhorar sobrevida.
3) O que a evidência mostra sobre sobrevida em IDH-wildtype?
3.1. Padronização do “quanto foi ressecado” e prognóstico
Um dos avanços foi a tentativa de padronizar a extensão de ressecção. Trabalhos do grupo RANO-Resect mostraram que, em coortes grandes de glioblastoma IDH-wildtype, categorias com menor volume residual contrastante se associam a melhor prognóstico. Além disso, sugerem que, entre pacientes com realce totalmente removido, uma ressecção mais ampla de tecido não contrastante pode se associar a ganho adicional — o que embasa a ideia de “supramaximal CE resection”.
3.2. Meta-análises: SupTR vs GTR
Quando juntamos estudos, a tendência geral aponta para benefício. Uma meta-análise recente (com dados até dezembro de 2023) encontrou que a ressecção supratotal se associou a melhor sobrevida global e sobrevida livre de progressão em comparação com ressecção total do realce (GTR). Os autores destacam, porém, que a força dessa conclusão depende do desenho dos estudos e do risco de vieses (principalmente seleção: quem consegue SupTR geralmente tem tumores mais favoráveis e localização mais ressecável).
3.3. Modelos de estratificação: quando a SupTR “pesa” mais
Um estudo multicêntrico grande incorporou a extensão de ressecção (incluindo supramaximal) em um modelo de estratificação prognóstica junto com idade, performance e MGMT. O recado clínico é relevante: o impacto da SupTR não é uniforme — ele parece ser mais marcante em grupos com melhor prognóstico biológico/funcional (por exemplo, pacientes mais jovens, bom KPS e MGMT metilado), sempre lembrando que isso é associação e não prova de causalidade.
3.4. Diretrizes: entusiasmo com cautela
Diretrizes recentes europeias (EANS-EANO) sustentam fortemente o princípio de ressecção máxima segura. Ao mesmo tempo, ressaltam que evidências “definitivas” de que ressecções supramaximais sempre melhoram sobrevida ainda são limitadas e dependem de contexto (tumor primário vs recorrente, viabilidade funcional, risco vascular, eloquência, etc.). Em resumo: a direção é correta, mas não é uma regra cega.
4) Como se consegue uma ressecção supratotal com segurança?
A pergunta não é apenas “quanto tirar”, e sim “como tirar sem lesar”.
Em glioblastoma IDH-wildtype, estratégias que aumentam segurança e EOR incluem:
- mapeamento funcional (awake craniotomy quando indicado; mapeamento cortical/subcortical),
- monitorização neurofisiológica,
- navegação e ressonância intraoperatória (em centros que dispõem),
- 5-ALA (fluorescência) para delimitar tumor contrastante e áreas suspeitas,
- integração com imagem avançada (DTI/tractografia, perfusão, às vezes PET em protocolos específicos).
Na prática, o que define se dá para ser supratotal é:
- localização (eloquente vs não eloquente),
- risco funcional,
- perfil do paciente (idade, KPS, comorbidades),
- e o quanto a equipe consegue testar e proteger função durante o procedimento.
5) O preço do “mais”: risco funcional e o que não pode acontecer
Em neuro-oncologia moderna, existe um princípio duro: sobrevida sem função não é vitória.
O ganho potencial de sobrevida com SupTR só faz sentido se:
- a taxa de déficits permanentes for baixa,
- houver preservação de qualidade de vida,
- e o paciente puder seguir para rádio-quimioterapia no tempo adequado.
Por isso, o termo que guia a decisão é maximal safe resection — “o máximo possível, com segurança”.
6) Onde a discussão é mais forte hoje: “supratotal” como meta seletiva
O ponto mais honesto para o consultório é este:
- GTR do realce continua sendo um marco robusto de boa cirurgia quando factível.
- Supratotal/supramaximal pode oferecer ganho adicional em subgrupos — especialmente em tumores em regiões não eloquentes, com margens “trabalháveis” em T2/FLAIR, e em pacientes com bom status funcional.
- Mas não deve virar um “checklist agressivo”. Em tumores eloquentes, o objetivo pode ser um GTR seguro ou mesmo ressecção subtotal estratégica, preservando função, porque o tratamento é multimodal.
7) Conclusão
A ideia de ressecção supratotal no glioblastoma IDH-wildtype representa uma evolução natural da neurocirurgia oncológica: não tratar só o que realça, mas tentar reduzir a infiltração visível em FLAIR quando isso é seguro e mensurável.
A literatura contemporânea sugere associação com melhora de sobrevida e reforça a importância de categorias padronizadas de EOR. Ao mesmo tempo, a decisão precisa ser personalizada: a melhor cirurgia não é a mais agressiva — é a mais eficaz com menor dano funcional.
Referências
- Karschnia P, et al. Prognostic validation of a new classification system for extent of resection in glioblastoma: A report of the RANO resect group. Neuro-Oncology. 2023.
- Verly G, et al. Supratotal Resection Versus Gross Total Resection for IDH-wildtype Glioblastoma… Meta-analysis of individual patient data. Operative Neurosurgery. 2024.
- Park YW, et al. Incorporating Supramaximal Resection into Survival Stratification of IDH-wildtype Glioblastoma: A refined multi-institutional RPA. Clinical Cancer Research. 2024.
- Tropeano MP, et al. Retrospective study on IDH-wildtype glioblastomas based on the RANO-Resect classification (validando supramaximal). 2024.
- Goldbrunner R, et al. EANS–EANO guidelines on the extent of resection in gliomas. Neuro-Oncology. 2025.
- Geens W, et al. Extent of resection and its association with overall survival in newly diagnosed IDH-wildtype glioblastoma treated with chemoradiotherapy: systematic review and meta-analysis. 2025.