Como neurocirurgião, costumo dizer que a cranioplastia é um procedimento que vai muito além da “reconstrução do osso da cabeça”. Ela devolve proteção ao cérebro, melhora a estética craniana e, em muitos casos, está associada a melhora neurológica e cognitiva, especialmente em pacientes que passaram por craniectomias extensas.
A cranioplastia é a cirurgia que reconstrói defeitos do crânio usando o próprio osso do paciente ou materiais sintéticos (titânio, PMMA, PEEK, entre outros). Esses defeitos podem surgir por trauma, tumores, infecções ou deformidades congênitas.
O que é a cranioplastia?
De forma simples, cranioplastia é a reposição ou reconstrução de uma parte ausente do crânio.
Essa falha óssea pode ter várias origens:
- Retirada de um fragmento de osso para aliviar a pressão no cérebro (craniectomia descompressiva);
- Retirada de osso infiltrado por tumor;
- Remoção de osso infectado;
- Defeitos congênitos ou deformidades adquiridas (traumas, queimaduras, cirurgias prévias).
Os objetivos clássicos da cranioplastia incluem:
- Proteger o encéfalo contra traumas;
- Restaurar o contorno craniano, melhorando o aspecto estético;
- Melhorar a dinâmica liquórica e cerebral, com impacto positivo na cognição, marcha e cefaleia em muitos pacientes (reversão parcial da “síndrome do trephined”).
Quando a cranioplastia é indicada?
As indicações mais frequentes, de acordo com estudos clínicos e revisões de literatura, são:
1. Trauma craniano e craniectomia descompressiva
A situação mais comum é o paciente que sofreu um traumatismo cranioencefálico grave e precisou de uma craniectomia descompressiva (retirada de um grande fragmento ósseo para aliviar o edema e reduzir a pressão intracraniana).
Após estabilização do quadro, a cranioplastia é indicada para:
- Devolver proteção ao cérebro;
- Reduzir dor local e sensação de vulnerabilidade;
- Melhorar cognição, nível de energia e equilíbrio em muitos casos.
2. Tumores cranianos e do couro cabeludo
Tumores ósseos, meningiomas que invadem o osso, metástases e algumas cirurgias oncológicas exigem ressecção de segmentos ósseos. A cranioplastia permite:
- Reconstruir defeitos extensos;
- Manter simetria e contorno craniano;
- Facilitar uso de órteses, óculos e próteses em regiões fronto-orbitárias, por exemplo.
3. Infecções
Em casos de osteomielite craniana ou infecção da tábua óssea/couro cabeludo, é necessário retirar o osso comprometido. A cranioplastia é realizada apenas quando a infecção está controlada, em geral após alguns meses, com exames e avaliação clínica favoráveis.
4. Deformidades congênitas e sequelas de cirurgias prévias
Crianças com craniossinostoses e adultos com deformidades residuais podem se beneficiar de cranioplastia para:
- Corrigir assimetrias;
- Proteger o encéfalo em áreas de calota fina ou ausente;
- Melhorar a autoimagem e a integração social.
Quando fazer a cranioplastia? (timing)
O melhor momento para realizar a cranioplastia ainda é tema de estudo, especialmente após craniectomia descompressiva por trauma, AVC maligno ou hemorragia.
De forma geral, consideram-se alguns princípios:
- É necessário que o edema cerebral tenha regredido e o paciente esteja clinicamente estável.
- Em muitos protocolos, a cranioplastia é realizada entre 3 e 6 meses após a craniectomia, embora estudos recentes sugiram que abordagens mais precoces (antes de 3 meses) possam ser seguras em pacientes selecionados, sem aumento significativo nas complicações.
- Em casos de infecção prévia, o tempo é individualizado, priorizando sempre o controle completo da infecção antes da reconstrução.
A decisão é sempre individual, levando em conta risco de infecção, presença de derivação de líquor (DVP), estado nutricional e comorbidades.
Como a cranioplastia é realizada?
Embora cada caso seja único, o procedimento segue algumas etapas comuns:
1. Planejamento pré-operatório
- Avaliação clínica e neurológica;
- Ressonância e/ou tomografia para medir o defeito ósseo;
- Escolha do material (osso autólogo, titânio, PEEK, PMMA, enxertos customizados em 3D).
Em defeitos complexos, muitas vezes se utilizam implantes personalizados, produzidos a partir de reconstruções 3D do crânio do paciente.
2. Anestesia e acesso cirúrgico
A cranioplastia é realizada sob anestesia geral.
Reabre-se a incisão prévia (quando possível), descola-se cuidadosamente o couro cabeludo e expõe-se a área do defeito.
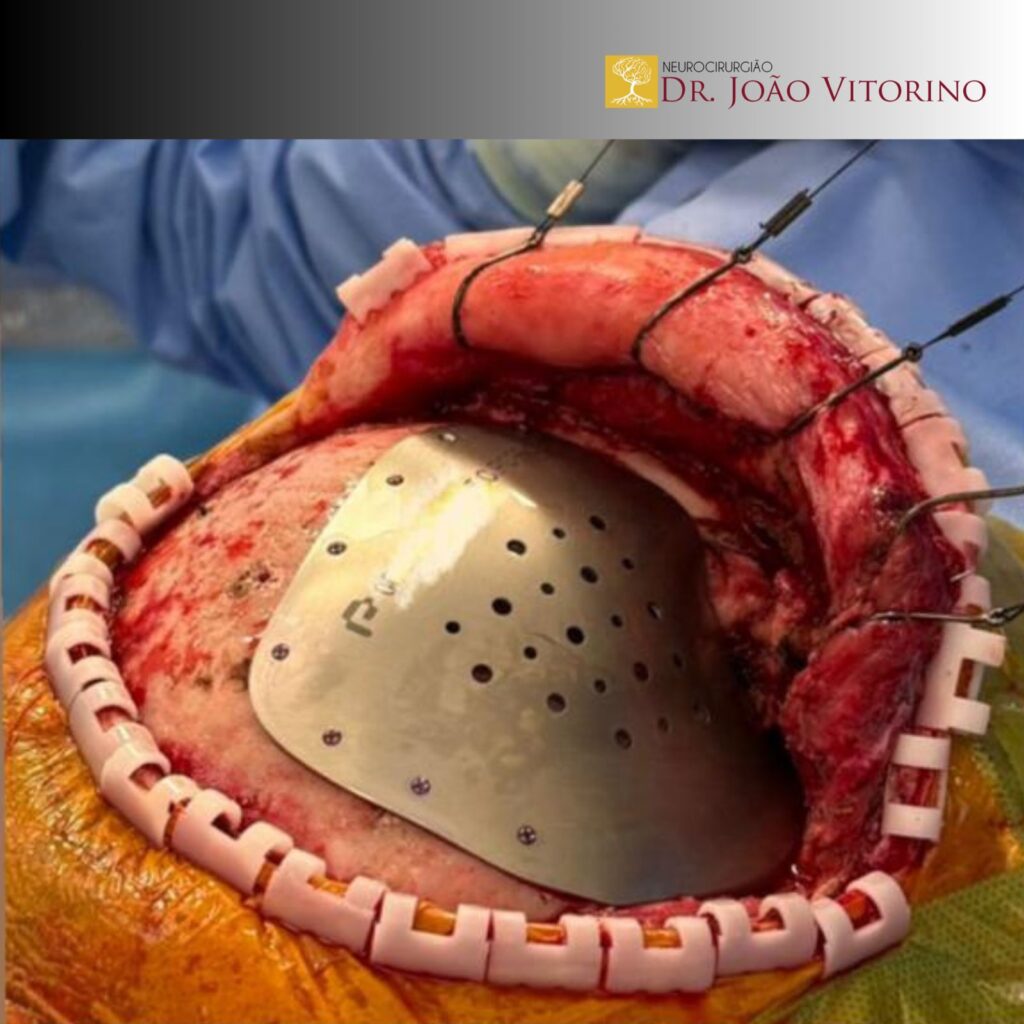
3. Colocação do implante
- Quando há osso autólogo armazenado (por exemplo, em banco de osso ou na parede abdominal), ele pode ser reimplantado, se em boas condições.
- Em outros casos, utiliza-se material aloplástico, como:
- Titânio (telas e placas);
- PMMA (polimetilmetacrilato) – cimento ósseo moldado;
- PEEK (polyether-ether-ketone) – implante plástico de alta resistência, usualmente customizado em 3D;
- Materiais à base de fosfato de cálcio e outros biomateriais em desenvolvimento.
O implante é fixado com parafusos e miniplacas, garantindo estabilidade mecânica. Em seguida, o couro cabeludo é fechado em planos, cuidando da vascularização dos retalhos para reduzir risco de necrose e infecção.
Materiais: há um “melhor” implante?
Não existe um material “ideal” para todos, mas alguns pontos são importantes:
- Osso autólogo
- Vantagens: biológico, custo menor.
- Desvantagens: risco de reabsorção óssea e infecção, especialmente se armazenado por longo tempo.
- Titânio
- Vantagens: resistente, boa integração, custo relativamente acessível, permite implantes customizados em 3D.
- Desvantagens: pode gerar artefato em exames de imagem e é termicamente condutor.
- PMMA (cimento ósseo)
- Vantagens: amplamente disponível, costeiro, moldável.
- Desvantagens: maior risco de infecção em alguns estudos, aquecimento na fase de polimerização.
- PEEK
- Vantagens: excelente adaptação anatômica, boa biocompatibilidade, não interfere em RM/TC, leve e resistente.
- Desvantagens: custo mais elevado, nem sempre disponível em todos os serviços.
Estudos comparativos mostram taxas de complicação semelhantes entre titânio e PEEK, com tendências variadas em infecção, reoperação e estética. A escolha costuma ser guiada por tamanho e localização do defeito, perfil do paciente, custo e experiência da equipe.
Principais riscos e complicações
Como qualquer cirurgia, a cranioplastia pode ter complicações, entre elas:
- Infecção do implante (que pode exigir retirada do material);
- Hematomas (subgaleal, epidural ou subdural);
- Reabsorção óssea (quando se usa osso autólogo);
- Higromas e hidrocefalia em pacientes com alterações da dinâmica do líquor;
- Exposição do implante por problemas de cicatrização do couro cabeludo.
Mesmo assim, em centros experientes e com boa seleção de pacientes, a maioria das cranioplastias evolui com bons resultados estéticos e funcionais.
Recuperação e impacto na qualidade de vida
Além da proteção mecânica, muitos pacientes relatam, após a cranioplastia:
- Melhora da cefaleia;
- Aumento de disposição e atenção;
- Menor fadiga;
- Sentimento de “inteireza” corporal e autoconfiança, especialmente em defeitos frontais evidentes.
Estudos que avaliam desfechos estéticos e psicológicos mostram que a cranioplastia reduz ansiedade, sintomas depressivos e melhora a percepção da própria imagem.
Conclusão
A cranioplastia é um procedimento fundamental na neurocirurgia reconstrutiva.
Mais do que “tapar um buraco no crânio”, ela:
- Protege o cérebro,
- Restaura a forma do crânio,
- Pode melhorar função neurológica, cognição e bem-estar psicológico.
A decisão sobre quando operar, que material utilizar e como abordar cada caso deve ser individualizada, idealmente em um centro com experiência em neurocirurgia craniana e reconstrução da calota.
Referências (selecionadas)
- Aydin S, Kucukyuruk B, Abuzayed B, Aydin S, Sanus GZ. Cranioplasty: Review of materials and techniques. J Neurosci Rural Pract. 2011;2(2):162–167.
- Shah AM, Jung H, Skirboll S. Materials used in cranioplasty: a history and analysis. Neurosurg Focus. 2014;36(4):E19.
- Yao S, Wu J, Sun Z, et al. Outcome and risk factors of complications after cranioplasty: A single-center study of 194 patients. Front Neurol. 2022;13:926436.
- Mustroph CM, Guzman R, Bolognese P, et al. Cranioplasty infection and resorption are associated with perioperative cerebrospinal fluid shunting: A multicenter study. Neurosurgery. 2017;80(2):251–260.
- Piña JO, Abu-Ghname A, et al. Alloplastic cranioplasty reconstruction: A systematic review comparing outcomes with titanium mesh, polymethyl methacrylate, polyether ether ketone, and Norian implants in 3591 adult patients. Ann Plast Surg. 2019;82(5):S289–S297.
- Youssef EM, et al. Aesthetic and psychological outcomes of cranioplasty: PMMA vs titanium mesh. Peru J Neurosurg. 2020.
- Laccarino C, Kolias AG, Hutchinson PJ, et al. Consensus-based recommendations for diagnosis and surgical management of cranioplasty and post-traumatic hydrocephalus. Acta Neurochir (Wien). 2024.